Причины, симптомы, диагностика и современные подходы к лечению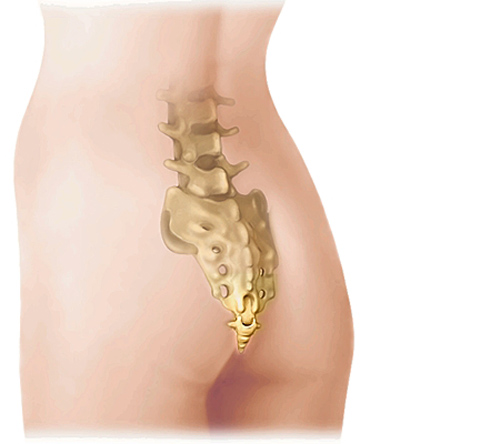 Анокопчикового синдрома. Анокопчикового синдрома.
Анокопчиковый болевой синдром характеризуется упорными различной интенсивности в области копчика, заднего прохода, промежности, не обусловленными наличием органической патологии прилежащих тканей. Боли могут неожиданно возникать и так же неожиданно прекращаться, могут нарастать и ослабевать в зависимости от положения тела, усиливаться при ходьбе, натуживании и надавливании на копчик Это очень неприятное состояние, хотя и случается довольно редко – в 1% случаев от всех жалоб пациентов на боли в спине. Причины кокцигодинии, к сожалению, полностью не выяснены.
Более подробно читайте на:http://www.grippa-net.net/bolezni/proktologicheskie-zabolevaniya/anokopchikovyj-bolevoj-sindrom
Анатомия копчика:
Копчик является последним сегментом позвоночника. Состоит из нескольких позвонков, как правило, от 3 до 5 штук, позвонки имеют форму овальных костных тел, окончательно окостеневающих в сравнительно позднем возрасте.и соединяющиеся вместе в треугольную кость. Движения копчика крайне ограничены.Сгибание больше 25-30 градусов считается гипермобильностью, поворот больше чем на 25% считается вывихом.
Причины возникновения Анокопчикового синдрома:
Есть много возможных теорий относительно того, какими могут быть причины этого состояния, а именно:
- Воспаление мягких тканей вокруг копчика
- Спазм мышц тазового дна
- Отраженная боль, возникающая ввиду поясничной патологии
- Воспаление нижних крестцовых корешков нервов
- Местные посттравматические повреждения
- Запор, диарея
- Опущение промежности
Синдром в 5 раз чаще встречается у женщин, чем у мужчин. Почти треть всех случаев кокцигодинии носит идиопатический характер, это означает, что точная причина неизвестна.
Симптомы кокцигодинии: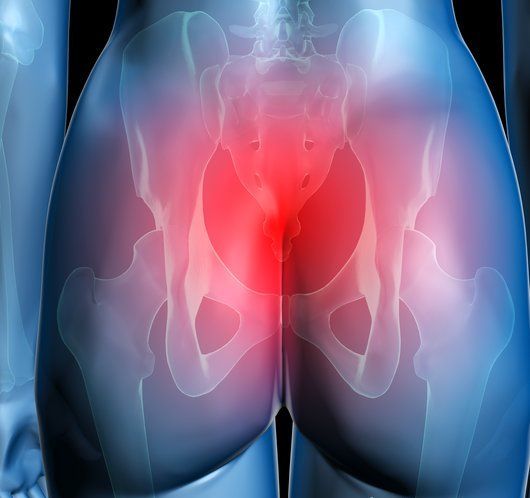
Анокопчиковый болевой синдром включает в себя следующие клинические симптомы: боль в области копчика (кокцигодиния), в заднем проходе (аноректальные боли), возникающая без видимых причин в любое время суток, может иметь различную продолжительность, стихать внезапно или постепегго. Боль бывает разнообразного характера: тупая или острая, режущая, колющая, постоянная и схваткообразная, пульсирующая. Может иметь место иррадиация боли в ягодичную область, крестец, бедро.
Боль, локализующаяся в прямой кишке (прокталгия), как правило, появляется неожиданно, чаше по ночам, длится 15-30 минут, после чего стихает. Интервалы между приступами прокталгии могут быть довольно длительными. Боль иногда сопровождается спазмированием кишечника. Боли в промежности могут способствовать развитию у мужчин болезненного приапизма. Иногда приступ аноректальной боли может быть спровоцирован половым актом. Нередко анокопчиковый болевой синдром в период острой клиники сопровождается общими нейровегетативными симптомами – бледностью кожных покровов, слабостью и потливостью.
Кокцигодиния локализуется преимущественно в области копчика, усиливается при надавливании на него, может возрастать после ходьбы. Иногда боль с трудом поддается локализированию, больные высказывают жалобы на болезненность в области прямой кишки, в зоне копчика отмечая чувство тяжести, жжение, дискомфорт.
Аноректальная невралгия представляет собой диффузную болезненность в зоне заднего прохода, иногда с иррадиацией в крестец и ягодицы, бедро и влагалище. Аноректальные невралгии чаще всего возникают у женщин постклимактерического возраста и нередко сопутствуют различным неврологическим и неврастеническим заболеваниям (депрессиям, неврозам, ипохондрии).
Анокопчиковый болевой синдром часто имеет нейрогенный характер. У многих больных продолжительная боль ассоциируется с опасным смертельным заболеванием, нередко развивается упорная канцерофобия, больные требуют лечащего врача произвести максимально полное обследование и назначить хирургическое лечение.
Диагностика кокцигодинии: Анокопчиковый болевой синдром является заболеванием исключения. Это означает, что для постановки данного диагноза необходимо исключить другие заболевания окружающих органов и тканей, которые могут иметь сходную болевую симптоматику. С этой целью проводят консультации проктолога (включая пальцевое ректальное исследование, колоноскопию или ректороманоскопию), уролога (проводит УЗИ почек, органов малого таза и при необходимости цистоскопию), у женщин гинеколога, хирурга или травматолога (с назначением рентгенографии крестцового отдела позвоночника в двух проекциях, МРТ или КТ). После исключения органических заболеваний пациент должен быть направлен к неврологу.
Дифференциальную диагностику кокцигодинии проводят с :
- Патологией проктологического характера: парапроктит, геморрой, анальная трещина, рубцовые сужения прямой кишки, полипы.
- Урологическими заболеваниями: цистит, уретрит, опухолевые образования.
- Гинекологическими патологическими процессами: эндометрит, цервицит, кисты яичников.
- Посттравматическими состояниями копчика: вывих, перелом копчика, киста на месте застарелой травмы.
- Общехирургическими заболеваниями: опухоли органов малого таза, слабость мышц тазового дна, опущение промежности.
- Психоневрологической патологией: истерия и неврозы.
Лечение анокопчикового болевого синдрома:
При исключении органических заболеваний лечение кокцигодинии проводит невролог. Лечение комплексное, включает в себя этиологические мероприятия (устранение причины заболевания), патогенетическую терапию (блокирование механизмов развития патологии) и симптоматические средства (направленные на избавление пациента от боли).
- Применяют болеутоляющие лекарства из группы НПВС: перорально Нурофен, Пенталгин, Кетанов, Панадол и их аналоги. Местно наносить на кожу в области копчика - болеутоляющие мази и гели: Финалгон, Фастум-гель, Найз, Диклак, Ортофен.
- Выраженный эффект дают физиотерапевтические процедуры: ректальная дарсонвализация, ультразвуковые процедуры, диадинамические токи, УВЧ-терапия, грязевые тампоны и аппликации ректальная дарсонвализация, ультразвуковые процедуры, лазерное излучение низкой интенсивности, очень хорошо зарекомендовало себя применение скэнар-терапии.
- У части пациентов с успехом применяют воздействия на биологически активные точки, которые расположены на коже (иглоукалывание, рефлексотерапия).
- Мануальная терапия: это классическое лечение копчиковых расстройств, в основе которого состоят манипуляции с копчиком и массаж мышц таза (если у пациента нет противопоказаний), которые улучшают регионарное кровообращение, а также восстанавливают утраченный объём подвижности копчика. Опытный врач - мануальный терапевт способен на месяцы избавить пациента от боли только
- Применением методов массажа леваторов и копчиковой мышцы.
- При болях высокой интенсивности назначаются новокаиновые блокады (введение раствора новокаина в область крестцовых нервных сплетений), блокады с гидрокортизоном, лидокаином, кеналогом, дипроспаном и т.д.
- В случаях повышенной тревожности, депрессии, других невротических состояний, которые наблюдаются у значительной части пациентов, назначают лечение с помощью
- Психотерапевтических техник и препаратов центрального действия (седативные средства, транквилизаторы, нейролептики и др.).
- Нельзя недооценивать значение лечебной физкультуры, которая при правильных и систематических занятиях даёт выраженный положительный эффект. Достаточно уделять уппражнениям всего лишь 20-30 минут в день.
- Травматическая кокцигодиния может стать показанием к оперативному лечению (экстирпации копчика). Резекцию верхушки копчика или ее фиксирование к крестцовой кости производят в случае ее полного или частичного отрыва. Если такового не наблюдается, оперативное вмешательство нецелесообразно и может привести к ухудшению состояния.
Примерный комплекс физических упражнений при кокцикодинии:
И.п. — стоя, ноги вместе, руки опущены. Медленно поднять руки вверх, отвести ногу назад, прогнуться — вдох, вернуться в и.п. — выдох. Повторить каждой ногой по 3 раза.
И.п. — то же. Подняв согнутую ногу, трижды подтянуть колено руками к груди, голову наклонить — выдох, вернуться в и.п. — вдох. Стараться не сгибать опорную ногу. Повторить каждой ногой по 4—6 раз.
И.п. — стоя, ноги врозь, руки на поясе. Круговые движения тазом. Повторить по 8— 12 раз в каждую сторону.
И.п. — стоя, ноги вместе, руки опущены. Пружинистые приседания с одновременным подниманием рук через стороны вверх. Повторить 12—16 раз.
И.п. — стоя, ноги врозь, руки в стороны. Повернуть руки кистями вверх, голову отвести назад, прогнуться — вдох, досчитать до трех, затем вернуться в и.п. Повторить 8— 12 раз.
И.п. — сидя, ноги согнуты, колени руками притянуты к груди, голова опущена, спина круглая. Перекатываясь на спине, коснуться головой пола, вернуться в и.п. Повторить 8—12 раз.
И.п. — лежа на спине, ноги согнуты и разведены, руки вдоль туловища. Поднять таз, колени развести в стороны, напрячь мышцы ягодиц, сохранять это положение 3— 5 секунд. Повторить с небольшими интервалами 8—12 раз.
И.п. — то же, но ноги широко разведены. Наклонить одну ногу до предела внутрь, другую — до предела наружу. Затем — наоборот. Повторить по 4—6 раз.
И.п. — то же. На 5—7 с с усилием соединить колени, Повторить 8—12 раз с 7—10- секундными интервалами для отдыха.
И.п. — лежа на спине, согнутые ноги чуть подняты. Выполнять упражнение «велосипед» в течение 10—15 с. Повторить 4—6 раз с 10—15-секундными интервалами для отдыха.
И.п. — лежа на спине, руки вдоль туловища. Сесть без помощи рук и выполнить три пружинистых наклона вперед, стараясь лбом коснуться коленей. Повторить 12— 16 раз.
И.п. — лежа на спине, согнутые ноги слегка подняты. Повернуть обе ноги влево, стараясь левым коленом коснуться пола. То же в другую сторону. Повторить 12—16 раз.
И.п. — лежа на спине, вдоль туловища. Поднять, слепив, согнутые ноги и попытаться носками коснуться пола за головой. Повторить 8—12 раз.
И.п. — сидя и упираясь руками сзади, таз слегка приподнят. Выполнять поочередные махи ногами вперед-вверх. Повторить 8—12 раз каждой ногой.
И.п. — стоя на коленях, руки на поясе. Наклониться на зад, затем вернуться в и.п. Повторить 6—8 раз.
И.п. — то же. Сесть на пол — влево, вернуться в и.п. Повторить 8—12 раз в каждую сторону.
И.п. — лежа на животе, кисти на затылке. Приподнять голову и плечи, сохранять это положение 3—5 секунд, вернуться в и.п. Повторить 8—12 раз.
 И.п. — лежа на животе, кисти на полу около плеч. Согнув ногу, отвести колено в сторону и посмотреть на него. Повторить ~ 8—12 раз каждой ногой. И.п. — лежа на животе, кисти на полу около плеч. Согнув ногу, отвести колено в сторону и посмотреть на него. Повторить ~ 8—12 раз каждой ногой.
И.п. — стоя на четвереньках. Выгнув спину, подтянуть живот и сохранять это положение в течение 3—5 секунд. Повторить
8 раз с 5—6-секундными интервалами для отдыха.
И.п. — стоя, ноги вместе, руки опущены. Сделав шаг левой ногой влево, отвести руки в стороны, прогнуться — вдох, вернуться в и.п., руками обхватить грудную клетку — выдох. То же с другой ноги. Повторить по 3—4 раза.
Большинство специальных физических упражнений следует выполнять в чередовании сокращений и расслаблений мышц промежности, что осуществляется соответственно в фазу вдоха и выдоха. Для полноценного сокращения всех мышц промежности следует больной одновременно «втянуть» анус, сжать влагалище и попытаться замкнуть наружное отверстие мочеиспускательного канала.
Изометрические напряжения мышц необходимо выполнять каждый раз с максимально возможной интенсивностью. В зависимости от периода курса ЛФК число таких напряжений мышц варьируется от 1 до 4, длительность (экспозиция) напряжения составляет 3—7 с.
Типичные упражнения, выполняемые в изометрическом режиме.
И.п. — лежа на спине, ноги согнуты в коленях и разведены, руки на внутренней стороне коленей. Соединять колени, преодолевая сопротивление рук. Повторить 8— 12 раз, делая 10—15-секундные интервалы для отдыха.
И.п. — лежа на спине, зажав согнутыми коленями волейбольный или резиновый мяч. В течение 5—7 с сдавливать мяч коленями, препятствуя руками выпячиванию живота. Повторить 6—8 раз, делая 10—15-секундные интервалы для отдыха.
И.п. — лежа на спине, ноги выпрямлены, мяч зажат между стопами. Сдавливать мяч стопами в течение 5—7 с. Повторить 6— 8 раз, делая 10—15-секундные интервалы для отдыха.
И.п. — лежа на спине, ноги согнуты в коленях. Разведя колени, приподнять таз и напрячь мышцы ягодиц на 3—5 с. Повторить 6—8 раз, делая 10—15-секундные интервалы для отдыха.
В заключение статьи подведём итог: Анокопчиковый болевой синдром - состояние хоть не опасное, но значительно ухудшающее качество жизни пациента. Лечение должно быть комплексное, систематическое и упорное, необходимо психологически настраиваться на успешный результат. В каждом отдельном случе наибольший эффект дают разные мероприятия. При правильном подходе у большинства пациентов наблюдается полное излечение либо достижение стойкой ремиссии на многие месяцы.
|

